repaglinid je aktívna zložka, ktorá sa používa pri cukrovke typu 2, keď diétne opatrenia, redukcia hmotnosti a telesná výchova neznížia hladinu cukru v krvi dostatočne. Inhibíciou draslíkových kanálov beta buniek v pankrease vedie látka k uvoľňovaniu inzulínu. Ak sa dodrží dávka a podmienky použitia, repaglinid je dobre tolerovaný.
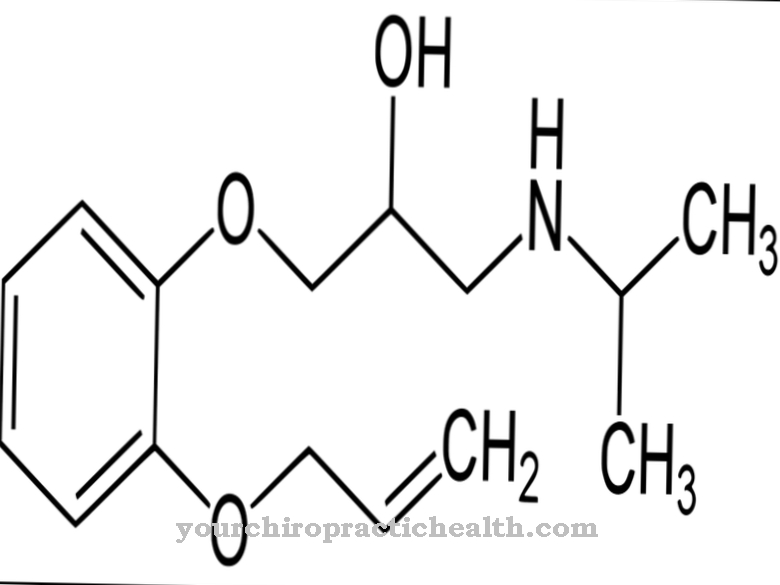
Čo je repaglinid?
Perorálny antidiabetikum repaglinid zvyšuje sekréciu inzulínu z endokrinného pankreasu. Viaže sa špecificky k draslíkovým kanálom a spôsobuje uvoľňovanie inzulínu.
Repaglinid patrí do skupiny glinidových účinných látok a je derivátom kyseliny benzoovej. Funguje iba v prítomnosti glukózy a má krátke trvanie účinku.
Farmakologický účinok na telo a orgány
Repaglinid liečiva sa po perorálnom užití rýchlo absorbuje z gastrointestinálneho traktu. Maximálna koncentrácia v plazme sa dosiahne po jednej hodine a znova rýchlo klesne. Po 4 až 6 hodinách sa liek úplne vylúči.
Farmakologický účinok repaglinidu spočíva v inhibícii ATP-dependentného draslíkového kanála beta buniek pankreasu. Draslíkový kanál je veľký komplex rôznych väzobných miest pre vlastné molekuly tela. Prídavné membránové proteíny, receptory sulfonylmočoviny, regulujú otvorenie kanálu. Endogénne molekuly, ale aj lieky, ako je repaglinid, interagujú s týmito špecifickými receptormi. Čím vyššia je afinita k receptorom, tým účinnejšie je liečivo. Inhibícia draslíkového kanála vedie k depolarizácii beta buniek s následným otvorením vápnikových kanálov. Zvýšený prísun vápnika do beta buniek potom indukuje uvoľňovanie inzulínu.
Repaglinid účinkuje rýchlo a iba proti postprandiálnemu cukru v krvi. Najmä účinné znižovanie postprandiálnej hladiny cukru v krvi sa v súčasnosti považuje za dôležité pri znižovaní dlhodobých kardiovaskulárnych príhod. Okrem toho existuje menej hypoglykémií, pretože na jednej strane je trvanie účinku krátke a na druhej strane glinidy inhibujú draslíkový kanál iba v prítomnosti cukru. Výsledkom je, že účinok repaglinidu sa znižuje s klesajúcou hladinou cukru v krvi a bazálna sekrécia inzulínu nie je ovplyvnená.
Droga sa štiepi hlavne pečeňovým systémom prostredníctvom enzýmov cytochrómu P-450 CYP2C8 a CYP3A4. CYP28C tu hrá dôležitejšiu úlohu. Metabolizmus liečiva sa teda môže citlivo zmeniť, ak sú tieto dva enzýmy inhibované alebo zvýšené inými liečivami. Inhibícia enzýmov môže viesť najmä k zvýšeným hladinám repaglinidu v krvi, čo môže potenciálne spôsobiť hypoglykémiu. 90% lieku sa vylučuje žlčou a iba okolo 8% obličkami.
Lekárske aplikácie a použitie pri liečbe a prevencii
Repaglinid sa používa pri diabetes mellitus 2. typu, keď nie je možné dosiahnuť normalizáciu hladiny cukru v krvi diétou, telesným tréningom a znížením hmotnosti. Môže sa podávať ako monoterapia, ale môže sa kombinovať aj s niektorými inými antidiabetikami. Vzhľadom na rýchly účinok repaglinidu sa odporúča užívať ho pred hlavným jedlom, najlepšie 15 minút predprandiálne.
Počiatočná dávka je 0,5 mg av prípade potreby sa môže zvýšiť na maximálnu jednotlivú dávku 4 mg v intervaloch 1 až 2 týždňov. Pri prechode z iného antidiabetika na repaglinid je počiatočná dávka 1 mg. Maximálna denná dávka je 16 mg. Liek sa môže použiť aj v prípade renálnej insuficiencie, pretože repaglinid sa obličkami takmer vylúči. V závislosti od konštelácie prípadu by sa však malo zvážiť zníženie dávky.
Hladinu cukru v krvi a glykovaný hemoglobín (HbA1c) má lekár pravidelne kontrolovať, aby sa zabezpečila primeraná liečba. Okrem toho sa účinok repaglinidu môže v priebehu liečby znižovať. Toto takzvané sekundárne zlyhanie môže vzniknúť v dôsledku progresie diabetes mellitus alebo zníženej reakcie na liečivo.
Riziká a vedľajšie účinky
Existuje niekoľko kontraindikácií pri používaní repaglinidu. Preto sa nesmie používať s diabetom 1. typu. Použitie je tiež kontraindikované v prípade dysfunkcie pečene alebo vykoľajenia glukózového metabolizmu v zmysle ketoacidózy. Podobne sa použitie u ľudí mladších ako 18 rokov a dospelých nad 75 rokov dostatočne neskúmalo, a preto sa podávanie repaglinidu v týchto skupinách pacientov neodporúča.
Repaglinid sa nemá používať počas tehotenstva alebo dojčenia. Riziko predávkovania s následnou hypoglykémiou je nízke, ak sa dodrží dávka a ak sa užije dostatočné množstvo jedla. V zásade je však hypoglykémia možná u repaglinidu, rovnako ako u iných antidiabetík. Riziko však znižuje krátky polčas rozpadu repaglinidu. Ak sa vyskytnú hypoglykemické reakcie, sú zvyčajne mierne.
Vo veľmi zriedkavých prípadoch sú ďalšími vedľajšími účinkami alergické reakcie, dysfunkcia pečene a očné poruchy. Častejšie sa vyskytujú ťažkosti s tráviacim traktom, ako je hnačka alebo bolesť brucha.
Existuje množstvo liekov, ktoré interagujú s repaglinidom, takže sa zvyšuje hypoglykemický potenciál repaglinidu. Patria sem najmä gemfibrozil, klaritromycín, itrakonazol, ketokonazol, trimethoprim, cyklosporín, klopidogrel, iné antidiabetické látky, inhibítory monoaminooxidázy, ACE inhibítory, salicyláty, NSAID, alkohol a anabolické steroidy. Najmä kombinácia s gemfibrozilom sa neodporúča, pretože klinické štúdie preukázali, že tento liek významne zvyšuje polčas repaglinidu a jeho účinnosť. Hypoglykémia by sa teda mohla spustiť častejšie. Na druhej strane existujú lieky, ako je rifampicín, ktoré znižujú účinok repaglinidu, a preto je potrebné zvyšovať dávku.
Iná fyzická záťaž, ako je infekcia, trauma a horúčka, môže tiež zvýšiť hladinu cukru v krvi, čo si môže vyžadovať úpravu dávky.










.jpg)




.jpg)
